マインドフルネスに基づく介入の科学的エビデンス
著者:灰谷 知純(株式会社 国際電気通信基礎技術研究所(ATR)脳情報通信総合研究所)
監修:髙橋 徹(早稲田大学 人間科学学術院)
<目次>
1.マインドフルネスの介入研究の概要
2.MBSRの効果のエビデンス
3.MBCTの効果のエビデンス
4.Mindfulness-Based Compassionate Livingの効果のエビデンス
5.Breathworksにより開発されたプログラムの効果のエビデンス
1. マインドフルネスの介入研究の概要
マインドフルネスについては、心理学、神経科学や脳科学、仏教学等の多様な観点から様々な研究が行われています。本稿では、マインドフルネスの健康に対する効果を明らかにすることを目的とした研究に焦点を当て、その研究の実施状況、及び科学的根拠(エビデンス)をご紹介します。
マインドフルネスを含め、健康を促進することを目標とした何らかの介入の有効性を調べる時には、無作為化比較試験 (Randomized Controlled Trial: RCT) と呼ばれる方法が有効であると考えられています。これは、対象となる集団から集められた研究参加者を無作為(ランダム)に複数の群に割り振り、特定の介入の有効性を調べる方法です(図1参照)。医療データベースの検索エンジン (PubMed) を用いた簡易的な検索でも、マインドフルネスに基づく介入 (Mindfulness-based interventions) である、マインドフルネスストレス低減法 (Mindfulness-Based Stress Reduction: MBSR)、及びマインドフルネス認知療法 (Mindfulness-Based Cognitive Therapy: MBCT) の無作為化比較試験の研究の報告数は上昇する傾向にあることが見て取れ(図2)、今後も研究結果が蓄積されていくと考えられます。
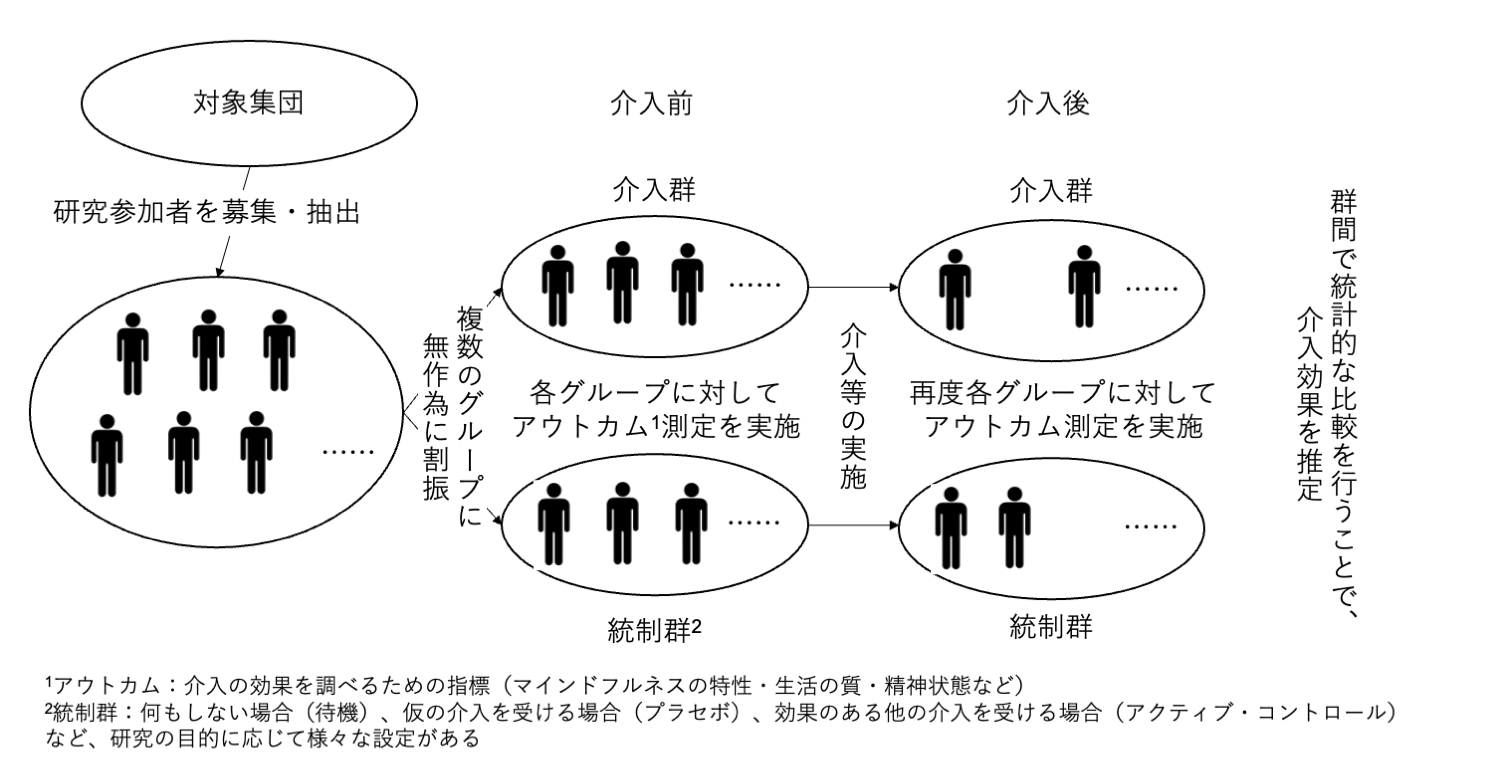 図1. 無作為化比較試験のイメージ
図1. 無作為化比較試験のイメージ
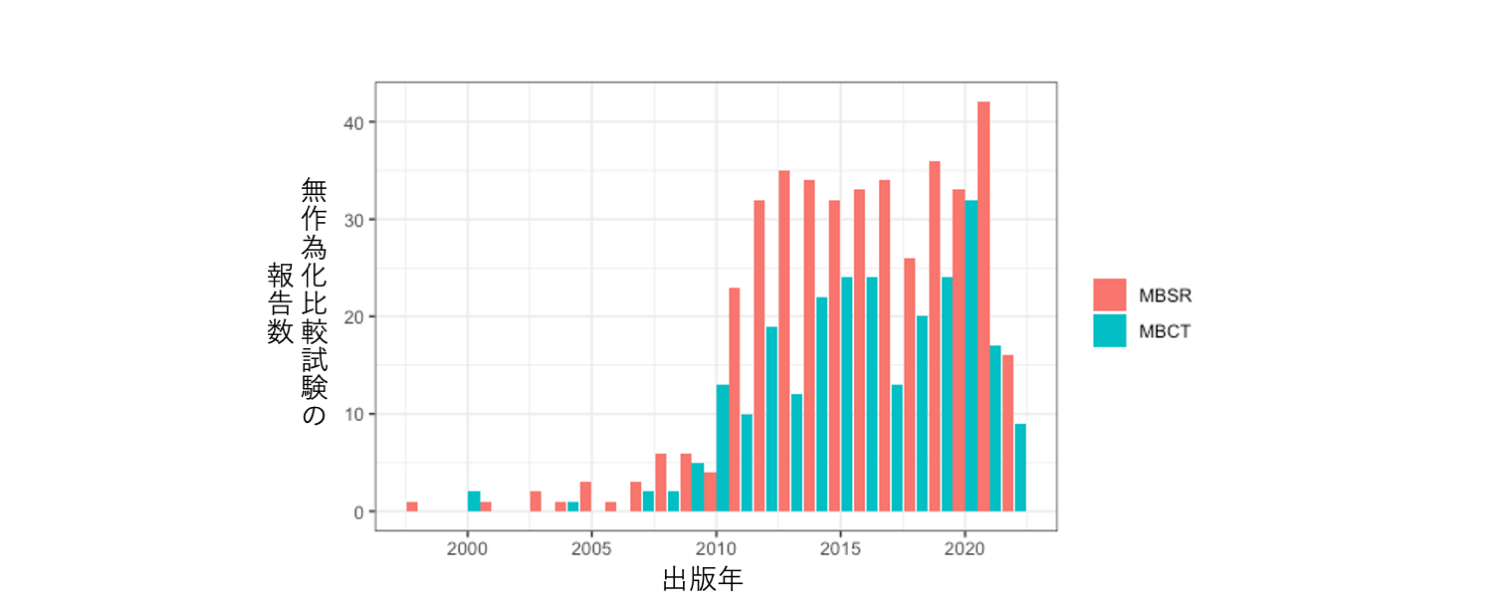
図2. 簡易的な検索(*)に基づくMBSRとMBCTの無作為化比較試験の報告数
(*)2022年6月18日に、PubMedを用いてそれぞれ以下のキーワードで検索(言語・出版年等のフィルターなし)
MBSR: ”mindfulness-based stress reduction”[tiab] AND “randomized controlled trial”[pt]
MBCT: ”mindfulness-based cognitive therapy”[tiab] AND “randomized controlled trial”[pt]
より質の高いエビデンスの統合方法として、無作為化比較試験に対する系統的レビュー、及びメタ解析という方法があります。この方法では、第一に、特定の科学的な問い(例.「慢性疼痛を持つ人に対して、マインドフルネスを用いた介入にはどの程度の効果があるか」)に答えるために、事前の計画や基準に基づいて、できるだけ漏れがないように系統的に無作為化比較試験の研究報告を収集します。その上で、無作為化比較試験の実施、及びその報告に伴う諸々のバイアスの影響を考慮した上で、可能な場合には統計的に介入の有効性を統合します(図3)。
この方法は、介入の有効性を科学的に知るためには非常に優れたものであると考えられており、健康に関する意思決定において重要な役割を果たします (Chandler et al., 2022; Howick et al., 2011)。ただし、無作為化されていない試験が系統的レビューの対象となる場合もあり、系統的レビューとメタ解析の中でも「質」(信頼度)の高いものとそうでないものとが存在するため、解釈に注意を要する場合があります (詳細はShea et al., 2017参照) 。MBSR, MBCTはともに「マインドフルネスに基づく介入(あるいは治療)」としてまとめられ (Zhang et al., 2021)、両者の効果の差異について知ることができない場合もしばしば認められますが、本稿の第2節、第3節では、それぞれの介入法の系統的レビューとメタ解析に着目します。
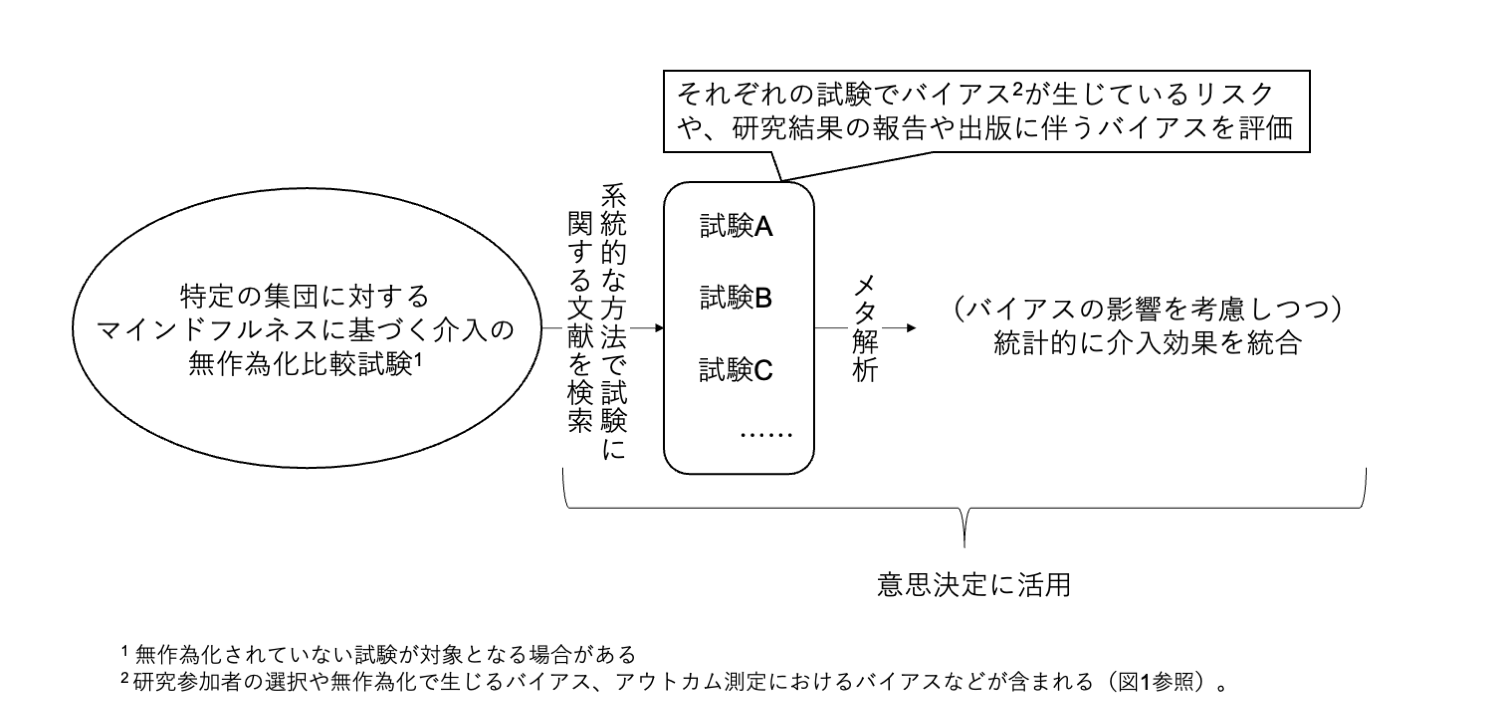
図3. 系統的レビューとメタ解析のイメージ
マインドフルネスを用いた介入の系統的レビューやメタ解析は随時新しいものが発表されていくため、それらをさらに統合する作業が行われる場合があります。Schlechta Portella et al. (2021) は、1994年から2019年11月の期間でデータベース上で公開された、MBSRやMBCTを含む瞑想の効果を調べた系統的レビューやメタ解析等を系統的に検索しました。
そして、特定の基準に基づいて計191報のレビューやメタ解析(うちMBSR、MBCTに関するものはそれぞれ31報、26報)を抽出し、その「質」(信頼度)の評価 とともに、瞑想の効果の科学的根拠の要約を行っています。Schlechta Portella et al. (2021) は、系統的レビューやメタ解析の「質」にはばらつきがあるものの、瞑想による介入は、うつや不安といったメンタルヘルスの面に対して良好な効果を及ぼすという報告が特に多く、身体面では慢性疼痛などに対して良好な効果を及ぼすという報告が比較的多いことを示しています (Schlechta Portella et al., 2021のFig 4 ~ 6参照)。
さらに、Goldberg et al. (2022) は、2019年9月までに出版された、合計で30,483人を対象とした336件の無作為化比較試験に対する44件のメタ解析に対する系統的レビューを行い、対象となる集団や問題、介入法、比較対象(図1の統制群に相当)、アウトカムのタイプごとに、マインドフルネスに基づく介入の効果を調べています。図4では、比較対象とアウトカムについてその要約された結果を示していますが(*1)、図中のエラーバー(ヒゲのようなもの)は、推定された介入効果の誤差範囲(95%信頼区間と呼ばれるもの)を示しており、これらが短いほど、より正確に介入効果が推定されていることを表しています。Goldberg et al. (2022) では、マインドフルネスに基づく介入を受けた群は、何も介入を受けなかった群と比べて、介入後で精神症状やストレス、身体症状が中程度に改善し、幸福感や健康、睡眠で小さな改善を示したことが報告されています(図4左上)。他の介入を受けた群と比べると、その効果の差は小さくなりますが、精神症状やストレスについては、マインドフルネスに基づく介入は、他の介入法よりもやや優れた効果を持つかもしれません(図4右上)。また、介入後しばらく経過したフォローアップ期間(全体の平均では7.2ヶ月)でも、同様の傾向が見てとれます(図4下)。このように、マインドフルネスに基づく介入の効果については、メタ解析による定量的なエビデンスが得られています。
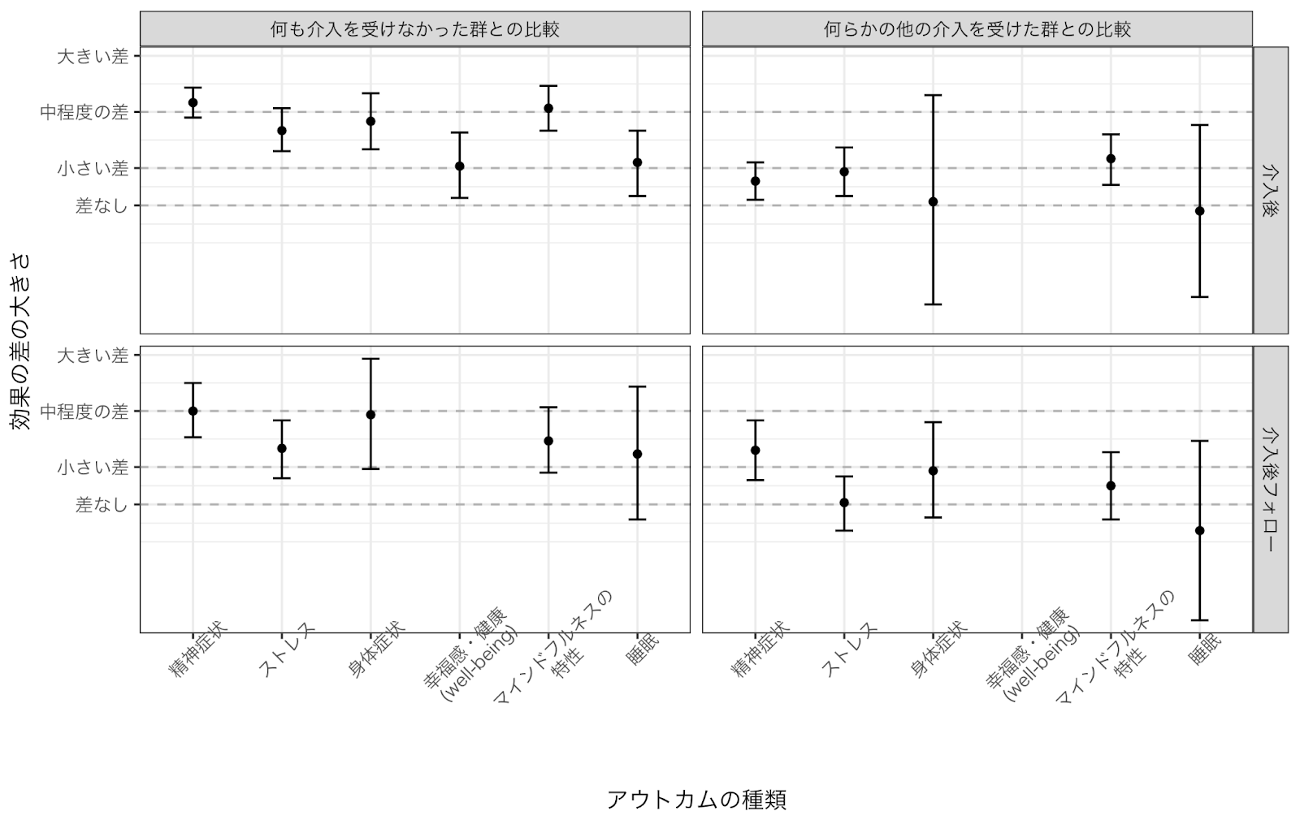
図4. Goldberg et al. (2022) による、無作為化比較試験に対するメタ解析による
MBSR, MBCTを含むマインドフルネスに基づく介入効果の要約
(*1) Goldberg et al. (2022) のTable 1. ~ 4.で報告されている値をもとに著者が作成した。
(*2) 縦軸は標準化平均値差 (Hedges’ g) であり、便宜的に、0を「差なし」、0.2を「小さい差」、0.5を「中程度の差」、0.8を「大きい差」であると見なした。また、エラーバーは95%信頼区間(この場合、メタ解析で推定される「効果の差」が、種々のサンプリングの影響に伴って95%の確率で変動する範囲)を示す。
(*3) 幸福感・健康についての効果は、「介入後」の「何も介入を受けなかった群との比較」のみで報告されていた。
また、MBSRやMBCTの「メカニズム」について調べた系統的レビューやメタ解析も存在します (Alsubaie et al., 2017; Gu et al., 2015)。これらの介入の「メカニズム」に関する知見は、身体疾患よりも心理面に焦点を当てたものが優勢なようです (Alsubaie et al., 2017)。これらの報告によると、日常生活の中でのマインドフルな特性(自身の思考や感情などを観察すること、気づきを保って行動すること、思考や感情などに対して「良い」「悪い」といった価値判断を下さないことなど)の向上や、ネガティブで反復的な思考(将来に対する心配や、過去に対する反芻)の緩和が、介入の効果に関わっている可能性があります。
また、近年ではセルフ・コンパッション(*2)への注目が高まっていますが、この向上は、MBSRやMBCTのメンタルヘルスに対する効果には関わっている一方で (Geurts et al., 2021; Kuyken et al., 2010; Strauss et al., 2021)、注意欠如・多動症の症状 (Geurts et al., 2021) や乳ガンに伴う痛みの強度 (Johannsen et al., 2018) に対する効果には関わっていないという無作為化比較試験の報告が認められます。このように、対象となるアウトカムによって、セルフ・コンパッションの機能は変わってくるのかもしれません。
本節で述べたように、系統的レビューやメタ解析を通じて、特に心理面を中心に、MBSRやMBCTを含めた瞑想、あるいはマインドフルネスを用いた介入の効果、及びその効果の「メカニズム」についてのエビデンスが蓄積されつつあります。ただし、不安・トラウマなどに関連する精神疾患の症状に対しては、認知行動療法(*3)を含め他の介入方法の方が科学的根拠がより良く蓄積されており (e.g., e.g., American Psychological Association, 2016; Lewis et al., 2020; Mayo-Wilson et al., 2014)、マインドフルネスに基づく介入が最良の選択肢であるとは限りません。一方で、マインドフルネスに基づく介入は、何らかの疾患の有無に関わらず、認知行動療法(*3)に比べ精神的健康度の高さにつながりやすいことが系統的レビューとメタ解析により報告されており (van Agteren et al., 2021)、目的に応じて最適な選択肢は変わってくるものであると考えられます。
最後に、本稿では系統的レビュー及びメタ解析によるエビデンスに焦点を当てていますが、これらは特定の集団に対する根拠を提供するものであり、一個人に対する根拠を提供するものではありません。本稿で紹介するような科学的根拠だけでなく、各個人の好みや価値観などを総合的に考慮して意思決定を行うことが重要であることを付記しておきたいと思います。
(*1) 対象となる集団や問題、介入法は、アウトカムのタイプと交絡し、これらに着目すると適切でない効果量の推定値が得られる可能性があると考え、本稿では着目しなかった。
(*2) 苦しいときや失敗した時でも自分自身に対して親切であること、苦しみや至らなさは万人に共通した経験であることを認識すること、ネガティブな思考や感情にもマインドフルであることなどを要素として含む心理的概念。
(*3) 物事の捉え方や行動パターンを変えることで、精神症状の緩和や生活上の適応などを目指す心理療法の1つで、科学的根拠がよく蓄積されている。
文献
- Alsubaie, M., Abbott, R., Dunn, B., Dickens, C., Keil, T. F., Henley, W., & Kuyken, W. (2017). Mechanisms of action in mindfulness-based cognitive therapy (MBCT) and mindfulness-based stress reduction (MBSR) in people with physical and/or psychological conditions: A systematic review. Clinical Psychology Review, 55, 74–91. https://doi.org/10.1016/j.cpr.2017.04.008
- American Psychological Association, Division 12, Society of Clinical Psychology. (2016). Psychological treatments. Retrieved June 22, 2022 from https://div12.org/treatments/
- Chandler, J., Cumpston, M., Thomas, J., Higgins, J. P. T., Deeks, J. J., Clarke, M. J. (2022). Chapter I: Introduction. In: Higgins, J. P. T., Thomas, J., Chandler, J., Cumpston, M., Li, T., Page, M. J., Welch, V.A. (editors). Cochrane Handbook for Systematic Reviews of Interventions version 6.3 (updated February 2022). Cochrane, Retrieved from www.training.cochrane.org/handbook.
- Geurts, D., Schellekens, M., Janssen, L., & Speckens, A. (2021). Mechanisms of change in mindfulness-based cognitive therapy in adults with ADHD. Journal of Attention Disorders, 25(9), 1331–1342. https://doi.org/10.1177/1087054719896865
- Goldberg, S. B., Riordan, K. M., Sun, S., & Davidson, R. J. (2022). The empirical status of mindfulness-based interventions: A systematic review of 44 meta-analyses of randomized controlled trials. Perspectives on Psychological Science, 17(1), 108–130. https://doi.org/10.1177/1745691620968771
- Gu, J., Strauss, C., Bond, R., & Cavanagh, K. (2015). How do mindfulness-based cognitive therapy and mindfulness-based stress reduction improve mental health and wellbeing? A systematic review and meta-analysis of mediation studies. Clinical Psychology Review, 37, 1–12. https://doi.org/10.1016/j.cpr.2015.01.006
- Howick, J., Chalmers, I., Glasziou, P., Greenhalgh, T., Heneghan, C., Liberati, A., Moschetti, I., Phillips, B., Thornton, H., Goddard, O. & Hodgkinson, M. (2011). The Oxford 2011 Levels of Evidence. Oxford Centre for Evidence-Based Medicine. http://www.cebm.net/index.aspx?o=5653
- Johannsen, M., O’Connor, M., O’Toole, M. S., Jensen, A. B., & Zachariae, R. (2018). Mindfulness-based cognitive therapy and persistent pain in women treated for primary breast cancer: Exploring possible statistical mediators: Results from a randomized controlled trial. The Clinical Journal of Pain, 34(1), 59–67. https://doi.org/10.1097/AJP.0000000000000510
- Kuyken, W., Watkins, E., Holden, E., White, K., Taylor, R. S., Byford, S., et al. (2010). How does mindfulness-based cognitive therapy work? Behaviour Research and Therapy, 48(11), 1105–1112. http://dx.doi.org/10.1016/j.brat.2010.08.003
- Lewis, C., Roberts, N. P., Andrew, M., Starling, E., & Bisson, J. I. (2020). Psychological therapies for post-traumatic stress disorder in adults: systematic review and meta-analysis. European Journal of Psychotraumatology, 11(1), 1729633. https://doi.org/10.1080/20008198.2020.1729633
- Mayo-Wilson, E., Dias, S., Mavranezouli, I., Kew, K., Clark, D. M., Ades, A. E., & Pilling, S. (2014). Psychological and pharmacological interventions for social anxiety disorder in adults: A systematic review and network meta-analysis. The lancet. Psychiatry, 1(5), 368–376. https://doi.org/10.1016/S2215-0366(14)70329-3
- Schlechta Portella, C. F., Ghelman, R., Abdala, V., Schveitzer, M. C. & Afonso, R. F. (2021). Meditation: Evidence map of systematic reviews. Frontiers in Public Health, 9, 742715. https://doi:10.3389/fpubh.2021.742715
- Shea, B. J., Reeves, B. C., Wells, G., Thuku, M., Hamel, C., Moran, J., Moher, D., Tugwell, P., Welch, V., Kristjansson, E., & Henry, D. A. (2017). AMSTAR 2: A critical appraisal tool for systematic reviews that include randomised or non-randomised studies of healthcare interventions, or both. BMJ (Clinical research ed.), 358, j4008. https://doi.org/10.1136/bmj.j4008
- Strauss, C., Gu, J., Montero-Marin, J., Whittington, A., Chapman, C., & Kuyken, W. (2021). Reducing stress and promoting well-being in healthcare workers using mindfulness-based cognitive therapy for life. International Journal of Clinical and Health Psychology, 21(2), 100227. https://doi.org/10.1016/j.ijchp.2021.100227
- van Agteren, J., Iasiello, M., Lo, L., Bartholomaeus, J., Kopsaftis, Z., & Caray, M., et al. (2021). A systematic review and meta-analysis of psychological interventions to improve mental wellbeing. Nature Human Behavior, 5, 631–652. https://doi.org/10.1038/s41562-021-01093-w
2. MBSRの効果のエビデンス
前節で述べたように、Schlechta Portella et al. (2021) は瞑想の効果に関する系統的レビュー、及びメタ解析によるエビデンスを知るのに有益なものでした。しかし、この研究では2019年11月までの報告しか含んでおらず、最新の情報が反映されていない上に、独自の基準を採択したために一部の報告が含められていませんでした。また、先述のGoldberg et al. (2022) では、MBSRとMBCTをマインドフルネスに基づく介入としてまとめた時の効果が報告されており、MBSRが単独でどのように応用されているのかは十分にわかりません。
そこで、著者が医療データベースの検索エンジン (PubMed) を用いてMBSRの系統的レビューやメタ解析について追加で簡易的な検索を行ったところ、2019年11月以降では9報が報告されており、2019年11月以前のものでは、Schlechta Portella et al. (2021) では含められていなかったものが11報見つかりました(別表1)。以下では、これらの検索結果に基づいて、MBSRの効果のエビデンスについてその概要をご紹介します。
上記の検索により抽出されたMBSRの系統的レビュー及びメタ解析は、図5、及び別表1のようにまとめられます。これらの報告は、がん患者(11報)、慢性疼痛や腰痛・頭痛等の痛み(5報)、血圧(3報)、睡眠(3報)、線維筋痛症を含む慢性的な身体疾患のある人(3報)、特別な病気や障害のない健康な人(3報)、若年者のメンタルヘルス(2報)、家族介護者(2報)、看護師や医療従事者の心理機能(2報)、高齢者のメンタルヘルス(1報)、労働者のメンタルヘルス(1報)、パーキンソン病(1報)、PTSD患者(1報)、疾患の有無に関わらない広い意味での健康(1報)に着目したものに分類されました(一部重複あり;図5参照)。
今回の検索でヒットした中での最初のメタ解析 (Grossman et al., 2004) は特別な対象集団を指定せずに行われていますが、それ以降の系統的レビューやメタ解析は、何らかの対象集団(がんのある人、慢性疼痛のある人など)を指定して行われています。MBSRに関する系統的レビュー及びメタ解析は、がんや疼痛、血圧といった身体的な困難を抱える人や、労働者・医療従事者を含む特別な病気や障害のない健康な人に対して行われる傾向にあるようです。このことは、これらの人々を対象にMBSRを実施した介入試験が数多く認められうることを示唆しています。
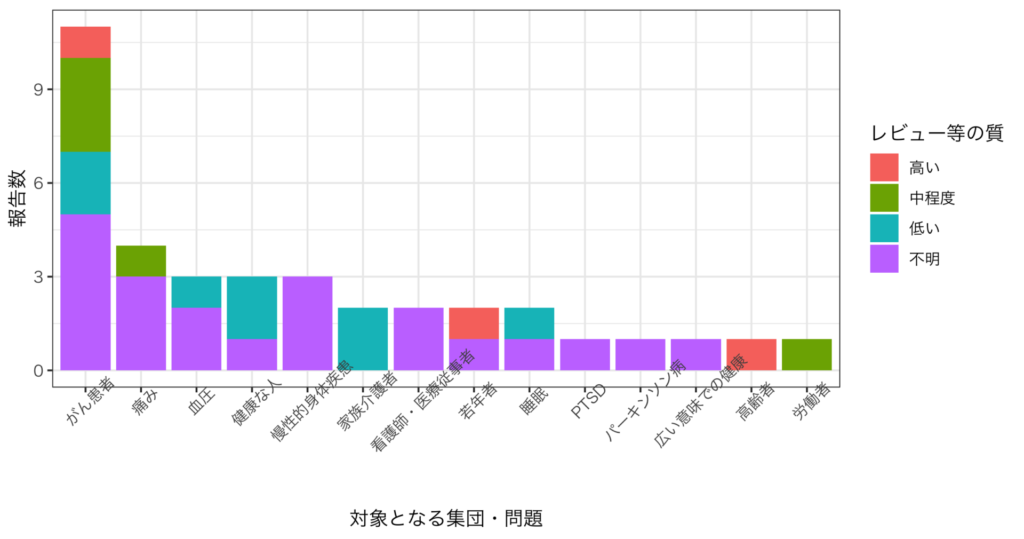
図5. Schlechta Portella et al. (2021)、及び筆者による検索(*1)で抽出された、
MBSRの効果に着目した系統的レビューやメタ解析の要約
(*1) Schlechta Portella et al. (2021) では含められていなかった新しい報告を対象に含めるため、2022年6月19日に、2019年12月以降に出版された研究を対象に、PubMedを用いて次のキーワードで検索した。”mindfulness-based stress reduction”[ti] AND (“systematic review”[ti] OR “meta-analysis”[ti]) NOT protocol[ti] NOT “mindfulness-based cognitive therapy”[ti]
(*2) 一部の報告については、Schlechta Portella et al. (2021) では含められていなかったため、上記のキーワード検索の結果(期間の制限を設けないもの)に基づいて筆者が追加した。
(*3) 筆者による検索で抽出された報告については、質(信頼度)の評価を行っておらず、「不明」としている。
(*4) 全ての報告をいずれかのカテゴリーに含め重複は許さなかったため、本文中の報告件数と一部合わない箇所がある。
MBSRを受けた場合、何も特別な介入を受けない場合や、単なるリラクセーションなどを受けた場合よりも、総じて優れた効果があるという報告が複数認められます (e.g., Chen et al., 2020; Chi et al., 2018; Zhang et al., 2019)。Khoo et al., (2019) は、慢性疼痛のある人の身体機能や痛みの強さ、気分に対してMBSRと認知行動療法が与える効果を比較し、MBSRは認知行動療法と同等の効果を持つことを報告しています。
一方で、血圧やパーキンソン病患者については、MBSRは不明瞭な効果しか持たない可能性があることも報告されており (McLean et al., 2017; Lee et al., 2020; Schlechta Portella et al., 2021も参照)、MBSRの効果は、対象となる集団やアウトカムによって異なるものと考えられます。先述のように、MBSRを含めた瞑想による介入については、メンタルヘルスに対するエビデンスが最もよく蓄積されていますが、MBSRに限ると、がんや痛みのある人のメンタルヘルスの向上や痛みの緩和などを目指して用いられる傾向にあるようです。
文献
- Chen, T. L., Chang, S. C., Hsieh, H. F., Huang, C. Y., Chuang, J. H., & Wang, H. H. (2020). Effects of mindfulness-based stress reduction on sleep quality and mental health for insomnia patients: A meta-analysis. Journal of Psychosomatic Research, 135, 110144. https://doi.org/10.1016/j.jpsychores.2020.110144
- Chi, X., Bo, A., Liu, T., Zhang, P., & Chi, I. (2018). Effects of Mindfulness-Based Stress Reduction on depression in adolescents and young adults: A Systematic Review and Meta-Analysis. Frontiers in Psychology, 9, 1034. https://doi.org/10.3389/fpsyg.2018.01034
- Grossman, P., Niemann, L., Schmidt, S., & Walach, H. (2004). Mindfulness-based stress reduction and health benefits. A meta-analysis. Journal of Psychosomatic Research, 57(1), 35–43. https://doi.org/10.1016/S0022-3999(03)00573-7
- Khoo, E. L., Small, R., Cheng, W., Hatchard, T., Glynn, B., Rice, D. B., Skidmore, B., Kenny, S., Hutton, B., & Poulin, P. A. (2019). Comparative evaluation of group-based mindfulness-based stress reduction and cognitive behavioural therapy for the treatment and management of chronic pain: A systematic review and network meta-analysis. Evidence-based Mental Health, 22(1), 26–35. https://doi.org/10.1136/ebmental-2018-300062
- Lee, E., Yeung, N., Xu, Z., Zhang, D., Yu, C. P., & Wong, S. (2020). Effect and acceptability of mindfulness-based stress reduction program on patients with elevated blood pressure or hypertension: A meta-analysis of randomized controlled trials. Hypertension, 76(6), 1992–2001. https://doi.org/10.1161/HYPERTENSIONAHA.120.16160
- McLean, G., Lawrence, M., Simpson, R., & Mercer, S. W. (2017). Mindfulness-based stress reduction in Parkinson’s disease: A systematic review. BMC Neurology, 17(1), 92. https://doi.org/10.1186/s12883-017-0876-4
- Schlechta Portella, C. F., Ghelman, R., Abdala, V., Schveitzer, M. C. & Afonso, R. F. (2021). Meditation: Evidence map of systematic reviews. Frontiers in Public Health, 9, 742715. https://doi.org/10.3389/fpubh.2021.742715
- Zhang, Q., Zhao, H., & Zheng, Y. (2019). Effectiveness of mindfulness-based stress reduction (MBSR) on symptom variables and health-related quality of life in breast cancer patients: A systematic review and meta-analysis. Supportive Care in Cancer, 27(3), 771–781. https://doi.org/10.1007/s00520-018-4570-x
別表1. Schlechta Portella et al. (2021)、及び筆者による検索(*1)で抽出された、MBSRの効果に着目した系統的レビューやメタ解析
| タイトル | 出版年 | 信頼度 (*2) |
| The efficacy of mindfulness-based stress reduction intervention 3 for post-traumatic stress disorder (PTSD) symptoms in patients with PTSD: A meta-analysis of four randomized controlled trials | 2022 | – |
| Implementation of Psychotherapies and Mindfulness-based Stress Reduction for Chronic Pain and Chronic Mental Health Conditions: A Systematic Review | 2021 | – |
| Is Mindfulness-Based Stress Reduction Effective for People with Hypertension? A Systematic Review and Meta-Analysis of 30 Years of Evidence | 2021 | – |
| The mindfulness-based stress reduction program for improving sleep quality in cancer survivors: A systematic review and meta-analysis | 2021 | – |
| Effect and Acceptability of Mindfulness-Based Stress Reduction Program on Patients With Elevated Blood Pressure or Hypertension: A Meta-Analysis of Randomized Controlled Trials | 2020 | – |
| The Effectiveness of Mindfulness-Based Stress Reduction on the Psychological Functioning of Healthcare Professionals: a Systematic Review | 2021 | – |
| Effects of mindfulness-based stress reduction on sleep quality and mental health for insomnia patients: A meta-analysis | 2020 | – |
| Effects of mindfulness-based stress reduction on anxiety symptoms in young people: A systematic review and meta-analysis | 2020 | – |
| Mindfulness-based stress reduction can alleviate cancer- related fatigue: A meta-analysis | 2020 | – |
| Effectiveness of mindfulness-based stress reduction (MBSR) on symptom variables and health-related quality of life in breast cancer patients-a systematic review and meta-analysis | 2019 | 高い |
| Effectiveness of a mindfulness-based stress reduction program for family caregivers of people with dementia. Systematic review of randomised clinical trials. | 2019 | 低い |
| Mindfulness-based stress reduction for psychological distress among nurses: A systematic review (*3) | 2019 | – |
| Comparative evaluation of group-based mindfulness-based stress reduction and cognitive behavioural therapy for the treatment and management of chronic pain: A systematic review and network meta-analysis (*3) | 2019 | – |
| The effects of mindfulness-based stress reduction on depression, anxiety, and stress in older adults: A systematic review and meta-analysis | 2018 | 高い |
| Effects of Mindfulness-Based Stress Reduction on employees’ mental health: A systematic review. | 2018 | 中程度 |
| Effects of Mindfulness-Based Stress Reduction on Depression in Adolescents and Young Adults: A Systematic Review and Meta-Analysis | 2018 | 高い |
| Effectiveness of the Mindfulness-Based Stress Reduction Program on Blood Pressure: A Systematic Review of Literature | 2018 | 低い |
| Mindfulness-Based Stress Reduction on breast cancer symptoms: systematic review and meta-analysis (*3) | 2018 | – |
| Mindfulness-based stress reduction in Parkinson’s disease: a systematic review (*3) | 2017 | – |
| Mindfulness-Based Stress Reduction for Treating Low Back Pain: A Systematic Review and Meta-analysis (*3) | 2017 | – |
| Mindfulness-Based Stress Reduction as a Stress Management Intervention for Cancer Care: A Systematic Review (*3) | 2017 | – |
| The Effects of Mindfulness-Based Stress Reduction for Family Caregivers: Systematic Review | 2016 | 低い |
| Mindfulness-based stress reduction for long-term physical conditions: A systematic review (*3) | 2016 | – |
| A meta-analysis of the benefits of mindfulness-based stress reduction (MBSR) on psychological function among breast cancer (BC) survivors (*3) | 2016 | – |
| Mindfulness-based stress reduction for healthy individuals: A meta-analysis (*3) | 2015 | – |
| Mindfulness-based stress reduction as a stress management intervention for healthy individuals: a systematic review. | 2014 | 低い |
| A systematic review and meta-analysis of mindfulness-based stress reduction for the fibromyalgia syndrome (*3) | 2013 | – |
| The efficacy of mindfulness-based stress reduction on mental health of breast cancer patients: a meta-analysis. | 2012 | 低い |
| Mindfulness-based stress reduction for low back pain. A systematic review | 2012 | 中程度 |
| Mindfulness-based stress reduction for breast cancer- A systematic review and meta-analysis | 2012 | 中程度 |
| Mindfulness-based stress reduction for integrative cancer care: a summary of evidence. | 2011 | 中程度 |
| The effects of mindfulness-based stress reduction therapy on mental health of adults with a chronic medical disease: a meta-analysis (*3) | 2010 | – |
| Mindfulness-based stress reduction for stress management in healthy people: a review and meta-analysis | 2009 | 低い |
| Mindfulness-based stress reduction and cancer: a meta-analysis. | 2009 | 中程度 |
| The effects of mindfulness-based stress reduction on sleep disturbance: a systematic review. | 2007 | 低い |
| Mindfulness-Based Stress Reduction as supportive therapy in cancer care: systematic review. | 2005 | 低い |
| Mindfulness-based stress reduction and health benefits. A meta-analysis (*3) | 2004 | – |
(*1) 2022年6月19日に、2019年12月以降に出版された研究を対象に、PubMedを用いて次のキーワードで検索した。”mindfulness-based stress reduction”[ti] AND (“systematic review”[ti] OR “meta-analysis”[ti]) NOT protocol[ti] NOT “mindfulness-based cognitive therapy”[ti]
(*2) 筆者による検索で抽出された報告については、信頼度の評価を行っていない。
(*3) Schlechta Portella et al. (2021) では含められていなかったため、上記のキーワード検索の結果(期間の制限を設けないもの)に基づいて筆者が追加した。
3. MBCTの効果のエビデンス
前節と同様に、MBCTの系統的レビューやメタ解析について追加で簡易的な検索を行ったところ、2019年11月以降では8報のものが報告されており、2019年11月以前のもので、Schlechta Portella et al. (2021) では含められていなかったものが1報見つかりました(別表2)。以下では、これらの検索結果に基づいて、MBCTの科学的根拠についてその概要をご紹介します。
MBCTの系統的レビューやメタ解析については、うつ病やうつ症状(7報)、精神疾患全般(3報)、双極性障害(2報)、MBCTによる変化のメカニズム(2報)、家族介護者のストレス緩和(1報)、慢性疼痛(1報)、強迫症(1報)、全般不安症(1報)、うつと関連する自伝的記憶(*1)(1報)に着目したものがそれぞれ認められました(一部重複あり;図6参照)。MBSRとは対照的に、精神疾患に関連した報告が優勢ですが、より最近では、慢性疼痛 (Pei et al., 2021) や認知症の家族介護者 (Chacko et al., 2022) に焦点を当てたものなども報告されています。
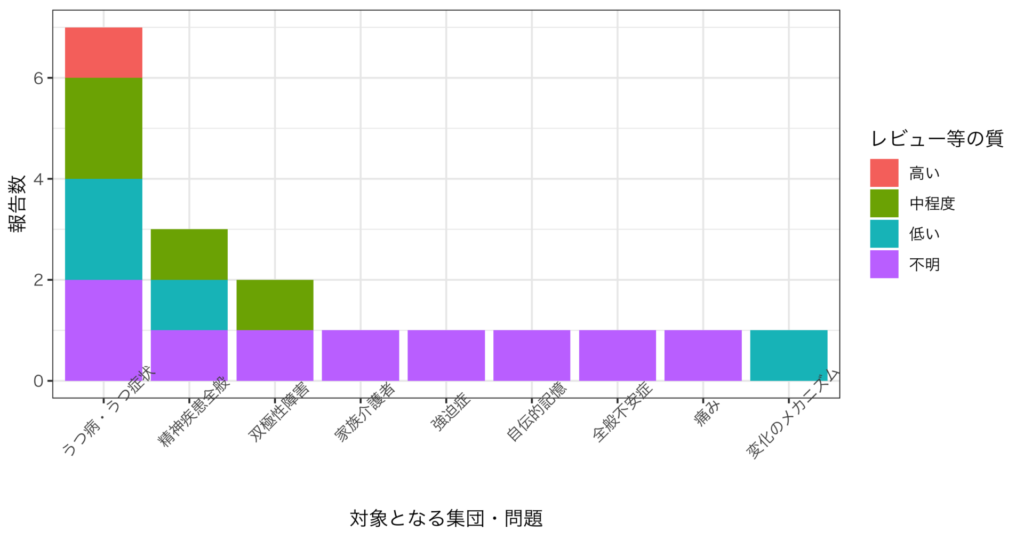
図6. Schlechta Portella et al. (2021)、及び筆者による検索(*1)で抽出された、
MBCTの効果に着目した系統的レビューやメタ解析の要約
(*1) Schlechta Portella et al. (2021) では含められていなかった新しい報告を対象に含めるため、2022年6月19日に、2019年12月以降に出版された研究を対象に、PubMedを用いて次のキーワードで検索した。”mindfulness-based cognitive therapy”[ti] AND (“systematic review”[ti] OR “meta-analysis”[ti]) NOT protocol[ti] NOT “mindfulness-based stress reduction”[ti]
(*2) 一部の報告については、Schlechta Portella et al. (2021) では含められていなかったため、上記のキーワード検索の結果(期間の制限を設けないもの)に基づいて筆者が追加した。
(*3) 筆者による検索で抽出された報告については、質(信頼度)の評価を行っておらず、「不明」としている。
(*4) 全ての報告をいずれかのカテゴリーに含め重複は許さなかったため、本文中の報告件数と一部合わない箇所がある。
特に反復性のうつ病の再発予防に対してMBCTが有効であることが報告されており、その効果は他の積極的な介入(薬物療法や心理教育(*2))に勝るようです (Kuyken et al., 2016)。MBCTは、強迫症 (Başkaya et al., 2021)、全般不安症 (Ghahari et al., 2020)、双極性障害 (Xuan et al., 2020) に対しては一定の効果があり得るものの 、認知行動療法などの他の介入法の科学的根拠の方が豊富であるか、よりよく確立されており (Carl et al., 2020; Miklowitz et al., 2021; Skapinakis et al., 2016)、MBCTが最善の選択肢であるとは限りません。また、MBCTは抑うつの緩和には有効であるものの、MBSRとは対照的に、慢性疼痛における痛みの強さなどに対する効果は限定的であることが報告されています (Pei et al., 2021)。
反復性のうつ病に対しては、認知的・感情的反応性(*3)の変化がMBCTの効果と関連していることが質の高い無作為化比較試験で示されています (系統的レビューとしてGu et al., 2015)。反復性のうつ病に対するMBCTにおいては、マインドフルネスの要素のうち、特に内的な体験に対して反応しないことに着目することが有益であるかもしれません。
(*1) これまでの人生で体験した出来事についての記憶。この記憶を詳細に思い出す能力の弱さは、反復性のうつ病と関連すると考えられている。
(*2) 精神疾患に対する理解を促したり、より良い対応法についての情報を提供したりすること。
(*3) ストレスと関連する軽い不快な状態が、ネガティブな思考や感情のパターンを再活性化させる程度のこと。これが、抑うつエピソードに陥るリスクを高めてしまうことが知られている。
文献
- Başkaya, E., Özgüç, S., & Tanrıverdi, D. (2021). Examination of the effectiveness of mindfulness-based cognitive therapy on patients with obsessive-compulsive disorder: Systematic review and meta-analysis. Issues in Mental Health Nursing, 42(11), 998–1009. https://doi.org/10.1080/01612840.2021.1920652
- Carl, E., Witcraft, S. M., Kauffman, B. Y., Gillespie, E. M., Becker, E. S., Cuijpers, P., Van Ameringen, M., Smits, J., & Powers, M. B. (2020). Psychological and pharmacological treatments for generalized anxiety disorder (GAD): A meta-analysis of randomized controlled trials. Cognitive Behaviour Therapy, 49(1), 1–21. https://doi.org/10.1080/16506073.2018.1560358
- Chacko, E., Ling, B., Avny, N., Barak, Y., Cullum, S., Sundram, F., & Cheung, G. (2022). Mindfulness-based cognitive therapy for stress reduction in family carers of people living with dementia: A Systematic review. International Journal of Environmental Research and Public Health, 19(1), 614. https://doi.org/10.3390/ijerph19010614
- Ghahari, S., Mohammadi-Hasel, K., Malakouti, S. K., & Roshanpajouh, M. (2020). Mindfulness-based cognitive therapy for generalised anxiety disorder: A systematic review and meta-analysis. East Asian Archives of Psychiatry, 30(2), 52–56. https://doi.org/10.12809/eaap1885
- Gu, J., Strauss, C., Bond, R., & Cavanagh, K. (2015). How do mindfulness-based cognitive therapy and mindfulness-based stress reduction improve mental health and wellbeing? A systematic review and meta-analysis of mediation studies. Clinical Psychology Review, 37, 1–12. https://doi.org/10.1016/j.cpr.2015.01.006
- Kuyken, W., Warren, F. C., Taylor, R. S., Whalley, B., Crane, C., Bondolfi, G., Hayes, R., Huijbers, M., Ma, H., Schweizer, S., Segal, Z., Speckens, A., Teasdale, J. D., Van Heeringen, K., Williams, M., Byford, S., Byng, R., & Dalgleish, T. (2016). Efficacy of mindfulness-based cognitive therapy in prevention of depressive relapse: An individual patient data meta-analysis from randomized trials. JAMA Psychiatry, 73(6), 565–574. https://doi.org/10.1001/jamapsychiatry.2016.0076
- Miklowitz, D. J., Efthimiou, O., Furukawa, T. A., Scott, J., McLaren, R., Geddes, J. R., & Cipriani, A. (2021). Adjunctive psychotherapy for bipolar disorder: A systematic review and component network meta-analysis. JAMA Psychiatry, 78(2), 141–150. https://doi.org/10.1001/jamapsychiatry.2020.2993
- Pei, J. H., Ma, T., Nan, R. L., Chen, H. X., Zhang, Y. B., Gou, L., & Dou, X. M. (2021). Mindfulness-based cognitive therapy for treating chronic pain: A systematic review and meta-analysis. Psychology, Health & Medicine, 26(3), 333–346. https://doi.org/10.1080/13548506.2020.1849746
- Schlechta Portella, C. F., Ghelman, R., Abdala, V., Schveitzer, M. C. & Afonso, R. F. (2021). Meditation: Evidence map of systematic reviews. Frontiers in Public Health, 9, 742715. https://doi.org/10.3389/fpubh.2021.742715
- Skapinakis, P., Caldwell, D. M., Hollingworth, W., Bryden, P., Fineberg, N. A., Salkovskis, P., et al. (2016). Pharmacological and psychotherapeutic interventions for management of obsessive-compulsive disorder in adults: A systematic review and network meta-analysis. Lancet Psychiatry, 3, 730–739. https://doi.org/10.1016/S2215-0366(16)30069-4
- Xuan, R., Li, X., Qiao, Y., Guo, Q., Liu, X., Deng, W., Hu, Q., Wang, K., & Zhang, L. (2020). Mindfulness-based cognitive therapy for bipolar disorder: A systematic review and meta-analysis. Psychiatry Research, 290, 113116. https://doi.org/10.1016/j.psychres.2020.113116
- Zhang, D., Lee, E., Mak, E., Ho, C. Y., & Wong, S. (2021). Mindfulness-based interventions: An overall review. British Medical Bulletin, 138(1), 41–57. https://doi.org/10.1093/bmb/ldab005
別表2. Schlechta Portella et al. (2021)、及び筆者による検索(*1)で抽出された、MBCTの効果に着目した系統的レビューやメタ解析
| タイトル | 出版年 | 信頼度 (*2) |
| Autobiographical memory style and clinical outcomes following mindfulness-based cognitive therapy (MBCT): An individual patient data meta-analysis | 2022 | – |
| Mindfulness-Based Cognitive Therapy for Stress Reduction in Family Carers of People Living with Dementia: A Systematic Review | 2022 | – |
| Examination of the Effectiveness of Mindfulness-Based Cognitive Therapy on Patients with Obsessive-Compulsive Disorder: Systematic Review and Meta-Analysis | 2021 | – |
| Mindfulness-Based Cognitive Therapy for Treating Chronic Pain A Systematic Review and Meta-analysis | 2021 | – |
| Mindfulness-based cognitive therapy for prevention and time to depressive relapse: Systematic review and network meta-analysis | 2021 | – |
| Mindfulness-based Cognitive Therapy for Generalised Anxiety Disorder: a Systematic Review and Meta-analysis | 2020 | – |
| Mindfulness-based cognitive therapy for bipolar disorder: A systematic review and meta-analysis | 2020 | – |
| Time trends in the effects of mindfulness-based cognitive therapy for depression: A meta-analysis | 2020 | – |
| Mindfulness-based cognitive therapy for the treatment of current depressive symptoms: a meta-analysis | 2019 | 高い |
| Mindfulness-based cognitive therapy for bipolar disorder: A systematic review. | 2018 | 中程度 |
| Mindfulness-Based Cognitive Therapy in Major depressive disorder – systematic review and metanalysis | 2017 | 低い |
| Efficacy of Mindfulness-Based Cognitive Therapy in Prevention of Depressive Relapse: An Individual Patient Data Meta-analysis From Randomized Trials. | 2016 | 中程度 |
| How do the features of mindfulness-based cognitive therapy contribute to positive therapeutic change? A meta-synthesis of qualitative studies. | 2015 | 低い |
| A systematic review of mechanisms of change in mindfulness-based cognitive therapy in the treatment of recurrent major depressive disorder | 2015 | 低い |
| Mindfulness-based cognitive therapy in the intervention of psychiatric disorders: A review | 2014 | 低い |
| Effects of mindfulness-based cognitive therapy on mental disorders: a systematic review and meta-analysis of randomised controlled trials. | 2014 | 中程度 |
| The effect of mindfulness-based cognitive therapy for prevention of relapse in recurrent major depressive disorder: a systematic review and meta-analysis | 2011 | 中程度 |
| Mindfulness based cognitive therapy for psychiatric disorders: a systematic review and meta-analysis (*3) | 2011 | – |
(*1) 2022年6月19日に、2019年12月以降に出版された研究を対象に、PubMedを用いて次のキーワードで検索した。
“mindfulness-based cognitive therapy”[ti] AND (“systematic review”[ti] OR “meta-analysis”[ti]) NOT protocol[ti] NOT “mindfulness-based stress reduction”[ti]
(*2) 筆者による検索で抽出された報告については、信頼度の評価を行っていない。
(*3) Schlechta Portella et al. (2021) では含められていなかったため、上記のキーワード検索の結果(期間の制限を設けないもの)に基づいて筆者が追加した。
4. Mindfulness-Based Compassionate Livingの効果のエビデンス
Mindfulness-Based Compassionate Living (MBCL) の効果に関する最初の研究報告は、MBSRやMBCTを経験した精神科患者を対象とした2016年のもので (Bartels-Velthuis et al., 2016)、その効果研究は比較的最近始まったものであると考えられます。著者が知る限りでは、MBCLについての系統的レビューやメタ解析はまだ存在しませんが、MBCLの開発者である精神科医・心理療法家のErik van den Brinkのwebサイト (van den Brink, 2012-2022) によると、MBCLの効果について調べた無作為化比較試験は3件認められます (Krieger et al., 2019; Ondrejková et al., 2022; Schuling et al., 2020)。以下では、これらの研究について簡潔にご紹介します。
Krieger et al. (2019) は、自己批判が高い122人の人々を、インターネットに基づくセルフ・マネジメント・プログラムのみを受ける群(統制群)と、それに加えて、インターネットに基づく自習形式の(必要に応じて専門家の助言等を受けられる)MBCLを受ける群の2群に割り振り、MBCLの効果を調べました。その結果、介入後には、MBCLを受けた群では、統制群と比べて、不安や抑うつ、ストレスといったネガティブな状態が緩和され、セルフ・コンパッションや生活に対する満足度、自尊心が高まったことなどが報告されています。
Ondrejková et al. (2022) は、精神疾患の診断が無い人々を、何も特別な介入を受けない統制群と、15日間連続でMBCLのエクササイズを行う群とに無作為に割り振りました。その結果、MBCLのエクササイズを行った群では、介入後で自己批判が低下し、セルフ・コンパッションが向上する可能性があることを示唆しています。
また、Schuling et al. (2020) は、過去にMBCTを受けたことのある反復性のうつ病がある122人の人々を、通常の医学的・心理学的治療のみを受ける群(統制群)と、それに加えて集団形式のMBCLを受ける群に無作為に割り振り、MBCLの効果を調べました。その結果、MBCLを受けた群は、統制群と比べて抑うつ症状が低下し、その傾向は治療終了6ヶ月後にも維持される可能性があることが報告されています。
このように、いくつかの無作為化比較試験で、特に反復性のうつ病のある人のうつ症状や、自己批判等に対して、MBCLには一定の効果がありうることが示されています。しかし、著者が読んだ限りでは、良質な研究はまだ少なく、そのエビデンスの解釈には一定の注意を要するかもしれません(*1)。MBCLの効果は、これらの無作為化比較試験だけではなく、その前に行われた実現可能性研究(*2)によっても示されており (Bartels-Velthuis et al., 2016; Krieger et al., 2016; Schuling et al., 2018)、今後より質の高いエビデンスを蓄積し、系統的レビューやメタ解析を通して、その効果を明らかにしていくことが期待されます。
1. 試験プロトコルが事前に登録されておらず研究報告の内容も明らかに不十分であるか (Ondrejková et al., 2022)、事前登録された試験プロトコルの内容と研究報告との間に齟齬が見られる (Krieger et al., 2019) 、あるいは、必ずしも適切でない統計解析手法が用いられたりする (Ondrejková et al., 2022; Schuling et al., 2020) などの点で、良質でないと判断した。
2. ある介入について、主となる研究を実施する前に、その介入がさらなる検証に値するかどうかを決めるために行われる。
文献
- Bartels-Velthuis, A. A., Schroevers, M. J., van der Ploeg, K., Koster, F., Fleer, J., & van den Brink, E. (2016). A mindfulness-based compassionate living training in a heterogeneous sample of psychiatric outpatients: A feasibility study. Mindfulness, 7, 809–818. https://doi.org/10.1007/s12671-016-0518-8
- Krieger, T., Martig, D. S., van den Brink, E., & Berger, T. (2016). Working on self-compassion online: A proof of concept and feasibility study. Internet Interventions, 6, 64–70. https://doi.org/10.1016/j.invent.2016.10.001
- Krieger, T., Reber, F., von Glutz, B., Urech, A., Moser, C. T., Schulz, A., & Berger, T. (2019). An internet-based compassion-focused intervention for increased self-criticism: A randomized controlled trial. Behavior Therapy, 50(2), 430–445. https://doi.org/10.1016/j.beth.2018.08.003
- Ondrejková, N., Halamová, J. & Strnádelová, B. (2022). Effect of the intervention mindfulness based compassionate living on the level of self-criticism and self-compassion. Current Psychology, 41, 2747–2754. https://doi.org/10.1007/s12144-020-00799-w
- Schuling, R., Huijbers, M., Jansen, H., Metzemaekers, R., Den Brink, E. V., Koster, F., Van Ravesteijn, H., & Speckens, A. (2018). The co-creation and feasibility of a compassion training as a follow-up to mindfulness-based cognitive therapy in patients with recurrent depression. Mindfulness, 9(2), 412–422. https://doi.org/10.1007/s12671-017-0783-1
- Schuling, R., Huijbers, M. J., van Ravesteijn, H., Donders, R., Cillessen, L., Kuyken, W., & Speckens, A. (2020). Recovery from recurrent depression: Randomized controlled trial of the efficacy of mindfulness-based compassionate living compared with treatment-as-usual on depressive symptoms and its consolidation at longer term follow-up. Journal of Affective Disorders, 273, 265–273. https://doi.org/10.1016/j.jad.2020.03.182
- van den Brink, E. (2012-2022). MBCL: Articles. Retrieved September 19, 2022 from https://mbcl.org/articles/
5. Breathworksにより開発されたプログラムの効果のエビデンス
Breathworksは、マインドフルネスやコンパッションに基づく、痛みやストレスに焦点を当てたプログラムを提供する組織です。Breathworksは、自身も疼痛に苦しんだ経験のあるVidyamala Burch氏を中心に設立されました。Breathworksが提供する痛みに焦点を当てたプログラムはMindfulness-Based Pain Management(MBPM)と呼ばれ (Cusens et al., 2010)、現在ではMindfulness for Healthコースとして提供されています。MBPM、あるいはMindfulness for Healthコースはこれまでに世界中で10万人以上に提供され、35の国で600人以上の講師が養成されているようです (Burch, n.d.)。
Breathworksのwebページ (Breathworks, n.d.) (*1)を参照すると、複数の研究でMindfulness for Healthの効果が調べられています。無作為化比較試験は乏しく、メタ解析によって統合的に介入効果を捉えられる段階ではありませんが、痛みがある人の精神状態 (Brown & Jones, 2013; Cusens et al., 2010; Lopes et al., 2019) や痛み症状 (Lopes et al., 2019)、痛みの受容や破局化(*2) (Brown & Jones, 2013; Cusens et al., 2010) の改善等に対して効果的であることが報告されています。
また、Breathworksは、ストレスに焦点を当てたMindfulness for Stressというコースも提供しています。これについては2件の研究が紹介されており (Pizutti et al., 2019; Vesa et al., 2016)、いずれの研究でも、プログラムへの参加により、不安、抑うつ等のネガティブな感情が緩和したことが報告されています。
このように、Breathworksが提供するプログラムは、MBSRやMBCTなどと同様に、心理機能や痛み、痛みへの反応等に対して、一定の効果を有することが推測されます。ただし、いずれの研究報告も質の担保されたものであるという保証はなく(*3)、今後はより良質な介入試験の報告を蓄積していく必要があるかもしれません。
(*1) webページに記載されている情報と、論文内に記載されている情報とが一致していない部分が散見され、エビデンスの評価という点では、このwebページの情報は参考程度に留めておくのが望ましい。
(*2) 「痛みがあると人生がダメになってしまう」などと、予想される痛みや実際の痛みについて、心理的にネガティブに反応すること。
(*3) いずれの研究も試験プロトコルが事前に登録されておらず、「都合の良い」結果が選択的に報告・出版されたバイアスが生じている可能性がある点には、特に注意が必要である。
文献
- Breathworks. (n.d.). Published studies. Retrieved September 19, 2022 from https://www.breathworks-mindfulness.org.uk/research-published-studies
- Brown, C. A., & Jones, A. K. (2013). Psychobiological correlates of improved mental health in patients with musculoskeletal pain after a mindfulness-based pain management program. The Clinical Journal of Pain, 29(3), 233–244. https://doi.org/10.1097/AJP.0b013e31824c5d9f
- Burch, V. (n.d.). About Breathworks. Retrieved September 19, 2022 from https://www.vidyamala-burch.com/copy-of-about
- Cusens, B., Duggan, G. B., Thorne, K., & Burch, V. (2010). Evaluation of the breathworks mindfulness-based pain management programme: Effects on well-being and multiple measures of mindfulness. Clinical Psychology & Psychotherapy, 17(1), 63–78. https://doi.org/10.1002/cpp.653
- Lopes, S. A., Vannucchi, B. P., Demarzo, M., Cunha, ., & Nunes, M. (2019). Effectiveness of a mindfulness-based intervention in the management of musculoskeletal pain in nursing workers. Pain Management Nursing, 20(1), 32–38. https://doi.org/10.1016/j.pmn.2018.02.065
- Pizutti, L. T., Carissimi, A., Valdivia, L. J., Ilgenfritz, C., Freitas, J. J., Sopezki, D., Demarzo, M., & Hidalgo, M. P. (2019). Evaluation of Breathworks’ Mindfulness for Stress 8-week course: Effects on depressive symptoms, psychiatric symptoms, affects, self-compassion, and mindfulness facets in Brazilian health professionals. Journal of Clinical Psychology, 75(6), 970–984. https://doi.org/10.1002/jclp.22749
- Quartana, P. J., Campbell, C. M., & Edwards, R. R. (2009). Pain catastrophizing: A critical review. Expert Review of Neurotherapeutics, 9(5), 745–758. https://doi.org/10.1586/ern.09.34
- Vesa, N., Liedberg, L., & Rönnlund, M. (2016). Two-week web-based mindfulness training reduces stress, anxiety, and depressive symptoms in individuals with self-reported stress: A randomized control trial. International Journal of Neurorehabilitation, 3(3): 1000209, https://doi.org/10.4172/2376-0281.1000209

